鏡視下前十字靱帯再建術
- 2016/12/09
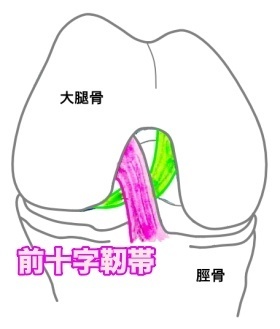
前十字靭帯は膝関節の中にある靭帯で運動する時などに膝を安定させる役目を担っています。膝前十字靭帯の機能があると、大腿骨(太ももの骨)に対して脛骨(すねの骨)が前方に脱臼するのを防いでいます。靭帯に加わる力が非常に大きいと、靭帯はその力に耐えきれずに切れてしまいます。これが「膝前十字靭帯損傷(ACL損傷)」です。
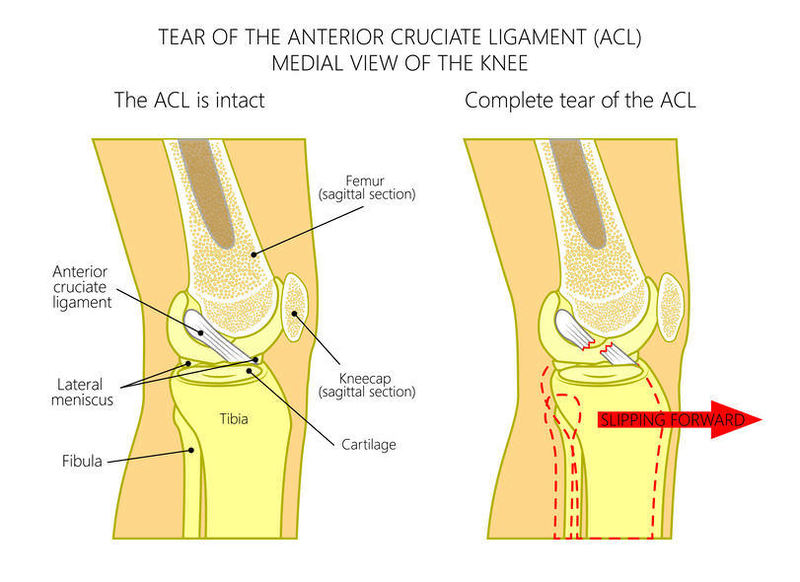
膝前十字靭帯断裂は主にスポーツをしている人に起こり、特にサッカーやバスケットボール、ラグビーなど方向転換を伴うスポーツに多く見られます。ケガした瞬間は「ゴリッ」や「ポキッ」などのポップ音を伴うこともあります。その後、数分間は痛みのため動けなくなり、時間とともに膝が腫れてきて膝の曲げ伸ばしが出来ずらくなります。
通常、この症状は2~4週間ほどでで症状が改善し、日常生活などは支障がなくなります。しかし、スポーツ復帰した際、3次元のような回旋を伴ったり・飛んだりするような動作で、再度膝の痛みと共に「膝がずれた」「膝が抜けた」「膝がガクッとなった」などの膝が外れるよう症状を感じます。これは、前十字靭帯が切れ、靭帯の機能が失われたため、膝の中で再度 亜脱臼したために感じる症状です。この亜脱臼感は、繰り返すたびに、初回の受傷時より痛みなどの症状は少ないですが、頻度が増えてくる可能性があります。(いわゆる癖になる?!)
前十字靱帯損傷は膝関節の安定性(脛骨の前方偏位の制動)を担う重要な靱帯です。前十字靭帯損傷の原因は、接触型と非接触型に分類されます。
接触型は、ラグビーやアメフトなどで膝にタックルが入り直接的な外力を受けたとき靭帯が切れます。非接触型は、接触型のような膝に直接的な衝撃を受けていない状態で前十字靭帯が切れます。
主には、ジャンプの着地時や、動作の切り替えやターン動作などの方向転換を行う際に、膝を捻る動作(足のつま先の方向に対し膝の方向が内側に入る)をしたときです。また、足が固定された状態で、体が回転するような動きも危険です。これらの動作時、足が着いた際に前後や左右だけでなく回旋も伴う3次元的な動きをします。その結果、前十字靭帯が耐えられないほど伸びたりねじれたりして、断裂することがあります。
サッカー、バスケットボール、バレーボール、ラグビー、テニス、バトミントン、アメフト、ラクロス、レスリング、セパタクロー、スキー、体操などジャンプや方向転換といった3次元的な動作が多く含まれるスポーツです。そのため、これらのスポーツを行う人は、前十字靭帯損傷のリスクが高いと言えます。
・膝が腫れて、熱を持っている(関節内血腫)
・膝がぐらぐらする(不安定性)
・歩いている時に膝がガクッと崩れる感覚がある(膝崩れ)
・膝に力が入らない(腫脹の影響)
・膝が完全に伸びない・曲がらない(可動域制限)
前十字靭帯は、一般的な上記の症状を訴えることが多いですが、受傷直後と、急性期を過ぎた後では症状に大きく違いがあります。受傷直後は、「膝がズレた」「ガクッと抜けた」「力が入らない」などの一瞬亜脱臼して靭帯が切れた事による抜け感と共に、外傷による激痛が膝全体に起きます。場合によっては、荷重困難になりその場は、歩く事が困難になります。また、前十字靭帯が切れた事による出血が関節内に溜まり始め、徐々に関節の腫脹と共に膝の曲げ伸ばしが困難になります。
受傷から2.3週間以上経っている場合、関節の腫れや痛みは徐々に軽減し、日常生活で支障が出ることが少なくなってきます。しかし、ジャンプや走ったりなど日常生活以上のスポーツ動作などを行うと、膝がガクッと抜ける感じが起きます。こういった、膝の不安定感がメインになります。繰り返していると、日常生活のちょっとした動作でも膝崩れを起こす場合があります。
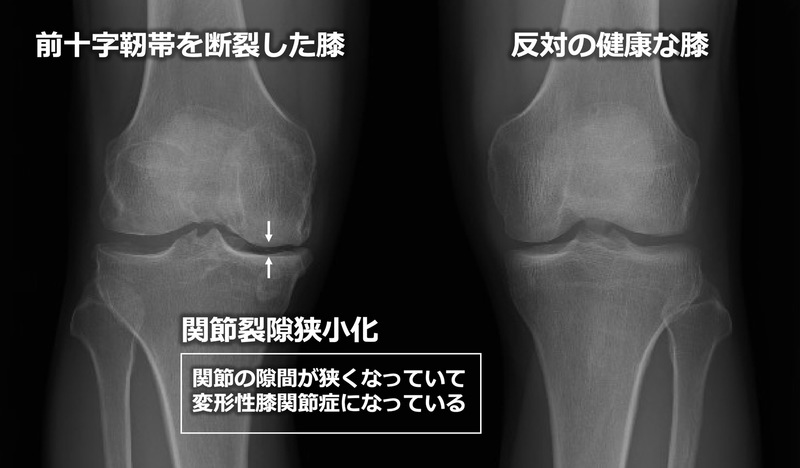
前十字靭帯損傷は、急性期を過ぎると日常生活に支障が出るほどの症状は無くなるため、“治った“と自己判断して病院への受診が遅れる場合もあります。いつのまにか、半月板・軟骨が痛んでいて二次的な障害がメインになってきます。近い将来、変形性膝関節症(関節軟骨がすり減って痛む高齢者に多い疾患)となる恐れまであります。
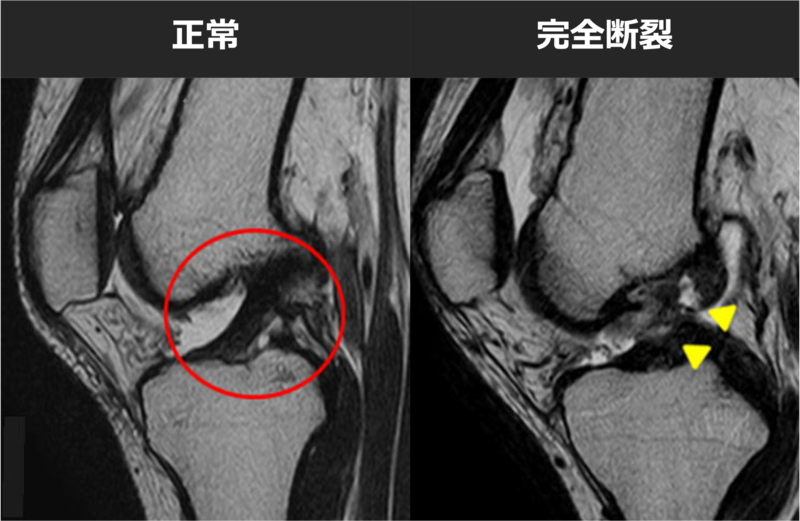
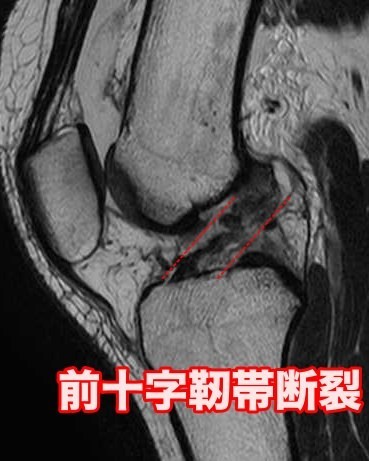
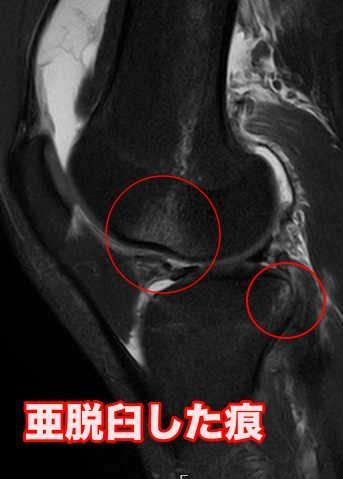
完全断裂の場合、MRIで靭帯が途中で完全に途切れているのが明瞭に描出される場合、なんとなくつながって見えることや、緊張感が無くなっている場合などが有ります。下の画像は完全断裂の症例で、黄色の印の部分で完全に断裂しているのが分かります。
前十字靭帯は関節内にある靭帯のため血流に乏しく、一度切れてしまうと自然治癒することが難しいです。手術しないと根治に至らない・スポーツ復帰するまでに時間を要すため、前十字靭帯が切れたことでプロを含めスポーツを辞める方も多くいます。一方、前十字靭帯の手術を行い復帰される方も多くいます。(フィギアスケートの高橋大輔選手は前十字靭帯の手術から競技復帰しています)
前十字靭帯が断裂すると膝の踏ん張る機能が破綻され、膝が不安定になります。年齢を重ねるごとに、筋力は低下していきます。その状態で日常生活やスポーツをしていると膝への負担は大きくなります。膝への負担が大きくなることで、不安定な膝を安定させようと膝に棘のようなものができたり、O脚変形が早くなると言われています。このようになってしまうと、運動したときに膝が痛くなってしまいます。
前十字靱帯を損傷したままで運動や生活を続けていると、亜脱臼を繰り返すたびに半月板や軟骨などの膝のクッションの役割をする組織が傷ついてきます。また、亜脱臼を繰り返さなくても、膝の安定性が低下しているので、半月板や軟骨損傷などの組織は傷つき悪化していきます。
そのため、前十字靭帯の症状は出なくても、半月板や軟骨が傷ついてきたことによる、半月板損傷や軟骨損傷による症状が出てきます。結果、前十字靱帯損傷からの時間が長ければ長いほど、膝が痛くなる、腫れる、引っかかるなどの症状が出やすくなります。
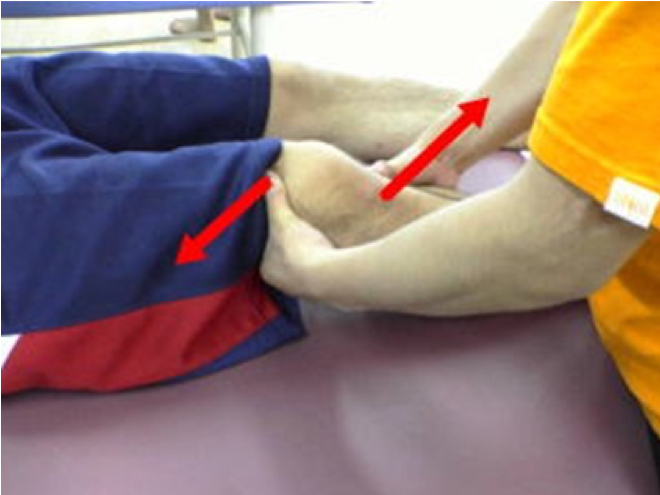
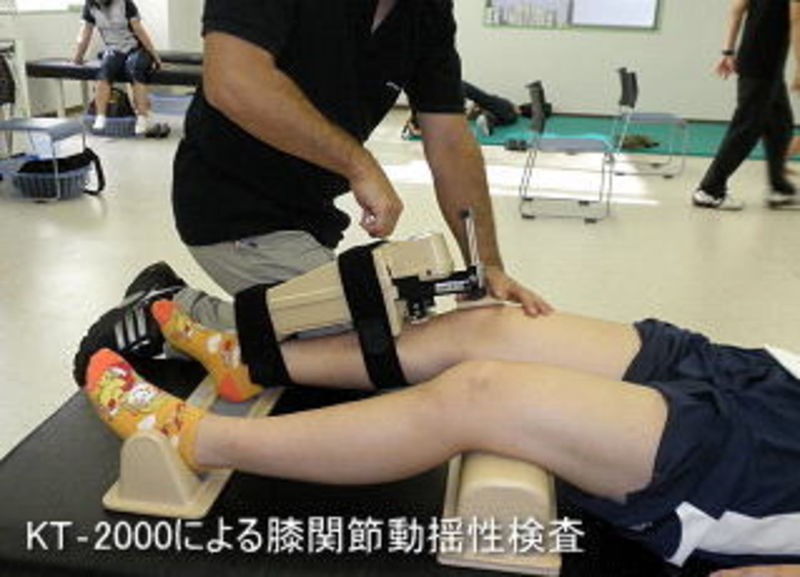
前十字靭帯の評価です。※様々な評価の中から一部のみ紹介
関節を安定さている靭帯のため、以下のような理学所見を行った際本人の不安感や抜ける感じ、左右での関節の移動量などから、靭帯が正しく効いているか確認します。


受傷直後は、炎症を抑えるような物理療法を中心に、日常生活で注意する内容などの指導を実施します。 膝前十字靱帯損傷後の膝は、膝の曲げ伸ばしの回復が遅れたり、ももの筋肉(大腿四頭筋)がやせて力が入りにくくなる場合があります。このような状態が続いていると、正常に歩けず日常生活に支障をきたしてしまいます。適切なリハビリテーションを行えば、通常2~4週ほどで日常生活はもちろん、ジョギングなどの軽い運動は出来るようになります。
ただし、前十字靭帯と同時に半月板損傷を併発している場合、膝の曲げ伸ばしに制限がかかる場合があります。その場合は、無理に可動域改善を行わない場合もあります。また手術する場合でも、手術前の膝の状態が悪ければ、術後の回復も順調に進みません。スポーツ整形外科の執刀医と理学療法士が評価をして、手術前からできるだけ膝が良い状態を保ちます。


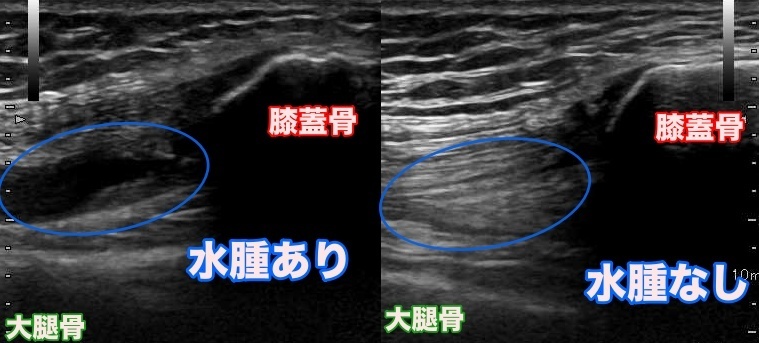
膝関節は関節全体が関節包という一つの袋に包まれています。関節の内部は関節腔といい、そこにはとろみのある水(関節液)が入っていて潤滑油と軟骨に栄養を供給する役目をになっています。この関節液は、通常は黄色く透明です。しかし、炎症・感染・靭帯が切れるなどによって、水の色が変わってきます。

スポーツ活動を継続したい方、日常生作でも "弛さ"や"膝崩れ"症状が出現してしまう方、年齢が若い方などは、靭帯の再建手術を行うことが望ましいです。早期のスポーツ復帰をご希望される場合を除き、どうしても急ぐ必要はなく、仕事や学校、ご家庭での都合に合わせて手術時期を決定します。ただし、その間は膝を捻るような動作を繰り返すと二次損傷を起こしてしまうリスクがあるため、そのような動作を避けて生活することが必要です。
年齢やスポーツへの参加などによって前十字靭帯損傷の治療方針や手術の適応が変わることがあります。患者さんののライフスタイルや活動レベル、関節の状態や手術リスクを考慮した上で治療方法の選択が必要です。
活動性の高い若年層やスポーツ選手では、不安定性を解消し、スポーツ活動への復帰を目指すために、関節鏡を用いた前十字靭帯再建手術が推奨されることが一般的です。特に、スポーツ外傷が多い若年者においては、手術による治療が多く実施されています。
高齢者や日常生活において膝の不安定感がそれほど問題とならない場合、または手術リスクが高いと判断される場合は、保存的治療が選択されることがあります。保存的治療では筋力トレーニングを行いますが、これは膝の機能低下を防ぐためです。
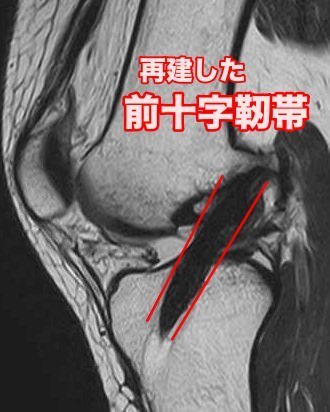
自分の組織を用いて再建する(自家腱移植)のが、世界的にもベストな方法とされています。移植腱は、膝屈筋腱(ひざくっきんけん)を用いる場合と膝蓋腱(しつがいけん)を用いる場合があります。膝屈筋腱(ひざくっきんけん)を用いた関節鏡視下(かんせつきょうしか)再建術は、最小限の切開で大きな合併症もなく、術後の成績も安定しているため、有効な治療方法として確立されています。膝関節を構成する大腿骨と脛骨の最適部位に関節鏡を用いて細いトンネルを作製し、そこに採取加工した腱を貫いて上端と下端を金具で固定することで膝の安定性を得ることを目的とします。
また、体操、ラグビー、柔道、アメリカンフットボール、相撲など衝撃が激しいスポーツ患者の場合、膝蓋腱(しつがいけん)を用いた再建術を行うこともあります。当院では、スポーツ競技やポジション、年齢、関節の柔らかさなどを考慮し患者に合わせた、最適な再建を目指します。
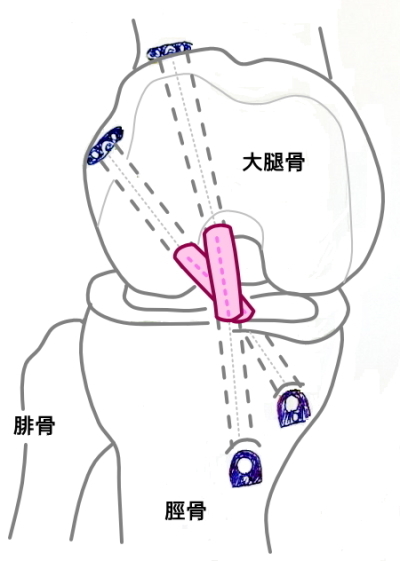
前十字靱帯再建術のキーポイントは前十字靭帯がもともとあった位置に再建することです。もともと前十字靭帯があった位置からズレてしまうと膝の不安定性が増大してしまうという報告もあり、当院ではOutsideーin法による解剖学的位置への骨孔作成を行っています。
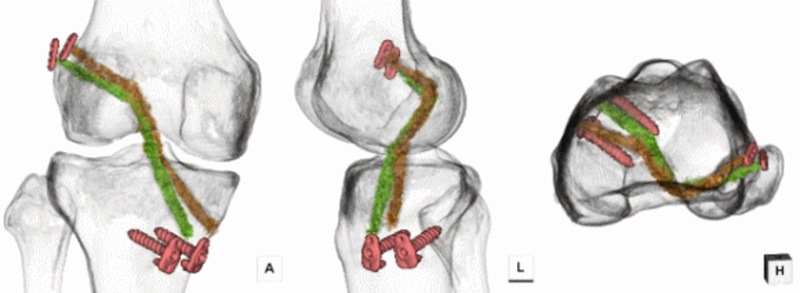
基本的に現在の日本の多くで行われているinside-out法の前十字靭帯再建法は大腿骨の骨穴が前に作られているために制動力不足や再断裂が起こる確率が高くなる可能性があると考えています。大腿骨の穴の位置を確かめるために3DCTを用いて説明します。
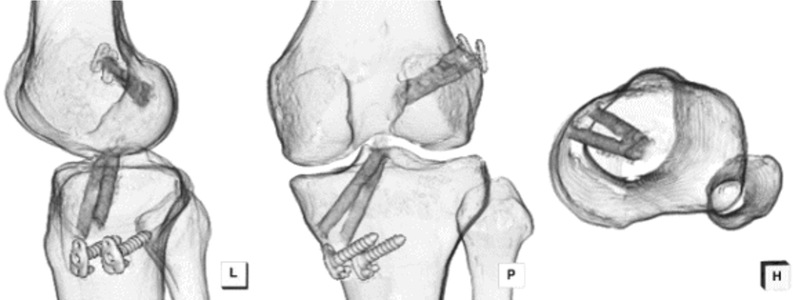
我々アレックスグループが施行している再建術の大腿骨の穴の位置です。この位置は一般的なinside-out法の前十字靭帯再建術の術式では不可能な場合が多く認められます。
| メリット | デメリット | |
|---|---|---|
| ST法 | ・手術後の採取部分の痛みが少ない ・BTB法より手術の傷が小さい |
・BTB法より復帰がゆっくり ・膝屈筋力(曲げる力)が低下する |
| BTB法 | ・骨を腱と共に採取し固定するため、初期固定力が強い ・身体に残す人工物は少ない |
・膝前方の痛みが残存する可能性がある ・術後の疼痛が他の方法に比べて大きい ・膝伸展力(キック力)が低下する |
| 手術の流れ | 手順 |
|---|---|
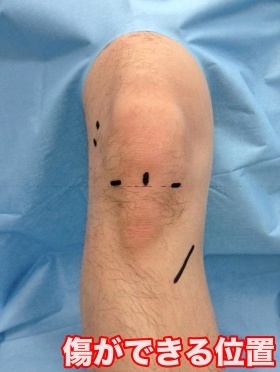
| 関節鏡視下手術の準備 | 手術は膝関節に内視鏡(関節鏡)を挿入して行います。関節鏡や専用器械を挿入するための小さな傷が数か所、腱を採取するための3~4㎝の傷が1ヵ所できます。 |
| 損傷部位のACLの除去 | 関節鏡を膝関節の中に挿入し、損傷したACLや半月板などの状態を確認します。切れて残存しているACLは、再建する際に専用の器械で除去します。必要があれば半月板の処置を行います。 |
| ACL再建のためのトンネル作成 | 関節鏡で大腿骨と脛骨の形態を確認しながらACLを再建する位置を決め、専用の器械やドリルで大腿骨と、脛骨にトンネルを作成します。その中に成形した腱(グラフト)を通し、両端を大腿骨、脛骨に金属(プレート・スクリュー)などで固定します。 |
| 移植腱の採取と成形 | 移植する腱は、太腿の裏の内側にある半腱様筋腱や薄筋腱を使用します。膝の前にある膝蓋腱という腱を使用する方法もあります。 3~4㎝の皮膚を切開し、腱を採取した後、関節内の長さや再建に必要な太さに応じて成形していくため、患者さん一人一人サイズが異なります。 |
| グラフトの大腿骨側への固定 | 成形し終えたグラフトを脛骨側のトンネルから大腿骨側のトンネルへ引き上げます。グラフトの大腿骨側を金属で固定する時は金属が大腿骨を貫通し、固定の位置が正しいか、骨に密着して固定されているかをレントゲンで確認します。 |
| グラフトの調整 | グラフトには吸収糸(体の中で溶ける糸)で関節内に留置する位置にマーキングをしているので関節鏡でその糸を確認しながら適切な位置までグラフトを引き上げていきます。 |
| 脛骨へのグラフト固定 | グラフトの固定位置が決定したら最適なグラフトの張り具合を計測しながら1㎝前後のプレートとスクリューで脛骨に固定します。(再建するグラフトの数、患者さんの状態によってはスクリューのみ又は非金属素材のものなどを選択する場合があります) |
| 出血確認と傷口の縫合 | 関節内と傷口からの出血がないかを確認し、傷を縫っていきます。傷の奥側は吸収糸、皮膚は非吸収糸で縫合するため術後は皮膚の縫合糸の抜糸が必要になります。関節内は術後の出血や術中に入れた水が残り患部が腫れることもある為、血や水を外に出すチューブ(ドレーンチューブ)を留置します。 |
| 手術終了 | 手術終了後は患肢(手術したほうの足)にも血栓予防の靴下を履かせていただき、患肢固定のための装具を装着します。 |
| 麻酔後の回復と移動 | 麻酔が覚め、足がしっかり動くことが確認できたら手術ベッドから病棟用のベッドまたはストレッチャーで病棟へ移動します。 |
| 痛み管理 | 術後は患部の痛みが出てくると思いますが、術前に入れた硬膜外麻酔チューブ(背中のチューブ)と点滴から痛み止めの薬を投与します。痛みがある時は我慢せず、病棟看護師にお声をかけて下さい。 |



【方法】
①片脚を前方に出し、踏み込みます。
【目的】
殿部、大腿前面、後面の筋力強化
【ポイント】
①つま先より膝が出ないようにします。
②背骨と後ろにある足が一直線になるようにします。
③殿部、大腿後面、前面の筋肉を意識します。
当法人では前十字靭帯の治療を専門に行っています。前十字靭帯の治療の詳細と専門医を紹介しています。
東急東横線
「都立大学駅」より徒歩2分